Centri A-Z
Forum
Bolesti i stanja
- Akne
- Alergije
- Astma
- Atopijski dermatitis
- Cjepiva
- Genitalne bradavice
- Kontaktne leće
- Kontracepcija
- Psorijaza
- Rak debelog crijeva
- Rak dojke
Specijalizacije - medicina
- Dermatovenerologija
- Dječja psihologija
- Estetsko-korektivna dermatologija
- Ginekologija i opstetricija
- HRABRI - forum za zaštitu djece
- Oftalmologija
- Pedijatrija
Specijalizacije - stomatologija
Prikaži sveKeratokonus
Pravilna i prozirna prednja površina rožnice oka nužan je preduvjet za dobar vid. Kod keratokonusa dolazi do slabljenja i stanjivanja rožnice zbog čega se ona izbočuje prema van u obliku konusa po čemu je bolest i dobila ime. Kako se zrake svijetla u području vrha konusa lome jače nego u okolnim dijelovima rožnice dolazi do pada kvalitete vida, posebno na daljinu. Iako je bolest obostrana, promjene u vidu u početku se teško primijete jer bolest u većini slučajeva brže napreduje samo na jednom oku, na što se mozak uspješno prilagođava.
Keratokonus spada u širu skupinu bolesti rožnice koje se nazivaju ektazije. Druge ektazije, primjerice keratoglobus, pelucidna marginalna degeneracija, Terrienova degeneracija i post-LASIK ektazija, znatno su rjeđe. Učestalost keratokonusa varira od 5 do 20 slučajeva na 10.000 osoba, s nižom učestaošću u Europi i SAD-u te većom učestalošću u zemljama Bliskog istoka, Jugoistočne Azije i Novom Zelandu. Pojavljuje se najčešće u tinejdžerskoj dob i u 20-im godinama, a ako se ne liječi može napredovati do 3., 4. desetljeća života ili duže. Najveći rizik od napredovanja bolesti je u mlađim dobnim skupinama, posebno ukoliko je povezana s očnim i drugim alergijama (atopijama), pretjeranom izlaganju ultraljubičastim zrakama, nepravilno ordiniranim kontaktnim lećama te bolestima vezivnog tkiva, Downovim sindromom, prolapsom mitralnog zaliska i drugim bolestima.
Kako nastaje keratokonus
Poznati su brojni genetski i okolišni utjecaji koji dovode do keratokonusa, no točan mehanizam nastanka još nije razjašnjen. Pretpostavlja se kako je jednako važna genetska predispozicija kao i "okidač" poput mehaničkog trljanja očiju kako bi se bolest pokrenula. Zbog toga je važno na vrijeme prepoznati keratokonus i pratiti eventualne promjene rožnice kod članova uže obitelji: kod kćeri i sinova, te braće i sestara mlađih pacijenata.
Iako je dosadašnja definicija keratokonus označavala kao neupalnu bolest rožnice, novija istraživanja pružila su brojne dokaze u prilog upalnoj komponenti keratokonusa. Tako se, na primjer, trljanjem oka može pokrenuti niz upalnih događaja koji dovode do oksidacijskog stresa. U tim upalnim događajima važnu ulogu igraju enzimi poput matriks metalopeptidaze MMP-9 koja sudjeluje u razgradnji kolagenskih veza rožnice (eng. cross-links) te upalnih citokina IL-6 i TNFα.
Simptomi i znakovi keratkonusa
Keratokonus je u ranijim stadijima gotovo nemoguće prepoznati bez odgovarajućih uređaja zbog čega je na očnom pregledu važno razjasniti svaku promjenu u dioptriji i vidnoj oštrini. Najčešći simptomi keratokonusa su povećana osjetljivost na svjetlo, problemi sa zablještenjima i raspršenjima izvora svjetla u noći, pojava dvoslika ili dodatnih obrisa na jednom oku, osjećaj suhoće očiju, stiskanje i naprezanje očiju s mogućim glavoboljama kod dužeg napora.
Osobe koje imaju keratokonus često izoštravaju vid stiskanjem kapaka ili pritiskom na očnu jabučicu. Često je prisutan i svrbež zbog čega se javlja potreba za trljanjem oka koje može pogoršati bolest. Pacijenti kojima bolest nije prepoznata na vrijeme obično promijene više dioptrija na naočalama bez zadovoljavajućeg rezultata.
Kako se dijagnosticira keratokonus
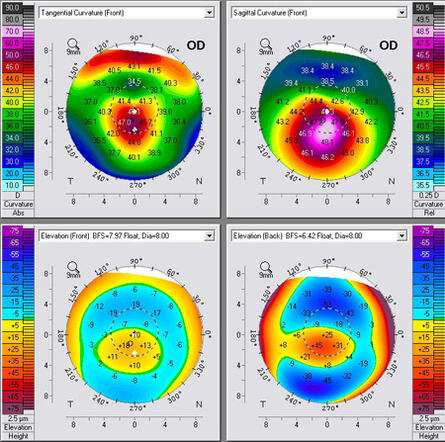
Nakon izuma crosslinking zahvata, koji može zaustaviti napredovanje keratokonusa, otkrivanje i praćenje bolesti u ranoj fazi postalo je vrlo važno. Rani keratokonus teško je otkriti i dokazati uz pomoć klasičnih oftalmoloških pretraga, poput pregleda vidne oštrine, mjerenja središnje zakrivljenosti rožnice (keratometrija) i pregleda procjepnom svjetiljkom (biomikroskopija). Uz pomoć ovih klasičnih postupaka moguće je otkriti znakove srednje razvijenog keratokonusa, poput vidljivog stanjenja rožnice, Vogtovih nabora (strija) te ožiljaka rožnice kod uznapredovalog keratokonusa ili nošenja neprilagođenih kontaktnih leća. Za konačnu dijagnozu i daljnje praćenje neophodno je mjerenje na aparatima uz pomoć kojih je moguće prikazati promjene na prednjoj površini rožnice (Placido videokeratoskop) ili, još bolje, promjene prednje i stražnje površine rožnice s prikazom njenog stanjenja od najtanjeg prema najdebljem dijelu (Scheimpflug – Pentacam kamera).
Liječenje keratokonusa
U proteklim desetljećima svoju učinkovitost i sigurnost u liječenju keratokonusa dokazala su dva terapijska postupka: tvrde plinopropusne kontaktne leće za ispravljanje vida te "crosslinking" postupak očvršćivanja rožnice za zaustavljanje napredovanja bolesti. Intenzivno se istražuju i drugi načini liječenja, u prvom redu kombinacije raznih postupaka ispravljanja vidne oštrine s crosslinking-om. Presađivanje rožnica kod uznapredovalih keratokonusa primjenjuje se sve rjeđe zbog ranijeg dijagnosticiranja i mogućnosti liječenja crosslinking postupkom.
Kontaktne leće i naočale
Osobe koje imaju početni keratokonus mogu solidno funkcionirati s naočalama ili mekanim kontaktnim lećama. Kod srednje izraženog keratokonusa najbolji vidni rezultati postižu se tvrdim plinopropusnim (polutvrdim, RGP) kontaktnim lećama posebno dizajniranim za ovakve rožnice. Ove leće čine prednju površinu oka pravilno zakrivljenom dok suzni film ispod leća "popunjava" nepravilnosti rožnice. Najpoznatiji dizajni ovih leća danas u svijetu su Rose K, Soper/ McGuire, ComfortKone, KAS i Contex.
Kod jako uznapredovalih keratokonusa nužni su posebni dizajni tvrdih plinopropusnih leća s većim promjerom (skleralne, mini-skleralne, semi-skleralne, korneo-skleralne), piggyback sustav primjene leća ili hibridne leće kod kojih je središnji dio napravljen od tvrdog plinopropusnog, a vanjski od mekanog materijala.
Crosslinking rožnice
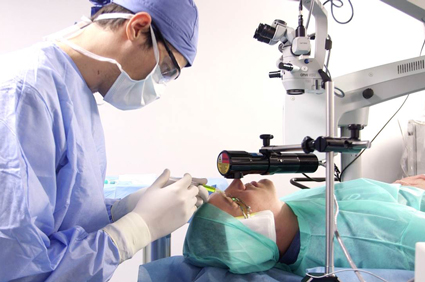
Crosslinking ili očvršćivanje kolagena rožnice (eng. corneal collagen crosslinking ili CCL) je jednostavan postupak kojim se rožnica stabilizira uz pomoć vitamina B2 i ultraljubičastog zračenja. Razvio ga je 1998. godine profesor Theo Seiler sa suradnicima iz Sveučilišta u Dresdenu. Tijekom godina Dresdenski protokol pokazao je iznimnu sigurnost i dugoročnu učinkovitost u zaustavljanju keratokonusa i drugih ektazija rožnice. Nakon što se kapanjem vitamina B2 dobije njegova zadovoljavajuća koncentracija u rožnici, rožnica se zrači posebnom ultraljubičastom svjetiljkom kroz 30 minuta. Doza zračenja pritom odgovara zračenju koju oko primi u istom vremenskom razdoblju provedenom na sunčanoj plaži.
Postoperativni oporavak kod Dresdenskog protokola traje nešto duže zbog zacjeljivanja tankog površnog sloja epitela koji je potrebno ukloniti kako bi velike molekule vitamina B2 mogle prodrijeti kroz cijelo tkivo rožnice. U novije vrijeme provedena su brojna istraživanja s postupcima koji ne uključuju skidanje epitela (transepitelni, epi-on) ili pak skraćuju vrijeme uz primjenu veće doze ultraljubičastog zračenja (ubrzani CCL, "flash"). Rezultati istraživanja ovih postupaka za sada još nisu uspjeli pokazati veću uspješnost, sigurnost i dugoročnu predvidljivost od rezultata Dresdenskog protokola zbog čega se isti danas koristi u većini svjetskih centara.
Crosslinking kombiniran s drugim postupcima (topografski vođeni PRK - Atenski protokol, Kretski protokol, intrastromalni prstenovi, mikrovalna termoplastika)
Za većinu ovih postupaka zasad još ne postoji konsenzus u stručnoj i znanstvenoj javnosti o indikacijama i načinima primjene. Primjenjuju se u rijetkim slučajevima uz detaljno informiranje pacijenta o njihovoj učinkovitosti te mogućim dodatnim rizicima i komplikacijama. Laserska korekcija rožnice kombinirana s crosslinkingom istovremeno (Atenski ili Kretski protokol) ili godinu dana nakon crosslinkinga već se duže vrijeme primjenjuje u laserskom tretiranju graničnih slučajeva i početnog keratokonusa te takozvanih postLASIK ektazija. Mnogo se očekuje od rezultata budućih većih istraživanja koja bi trebala odgovoriti na bitna pitanja: koliko tkiva rožnice se smije ukloniti i na kojim mjestima, u kojoj dobi se zahvat može napraviti, treba li primijeniti mitomicin C kao prevenciju eventualnog postoperativnog zamagljenja ili ne, što ako se dioptrija nastavi mijenjati u mjesecima i godinama nakon zahvata itd.
Dijelu pacijenata može pomoći i ugradnja tankih plastičnih polukružnih prstenova (intrastromalni umetci), koji mogu djelomično ispraviti nepravilnosti, u rožnicu nakon čega se ista učvršćuje crosslinking postupkom. Također se intenzivno istražuje mogućnost mikrovalne termokeratoplastike (Keraflex postupak) u kombinaciji sa crosslinkingom. Kod ove metode se kružno koagulira tkivo rožnice koje se zbog toga skuplja te se na taj način preoblikuje rožnica. Za obje navedene metode se također još ne znaju točne indikacije te u kojim slučajevima su koristi veće od potencijalnih rizika.
Presađivanje rožnice (transplantacija, keratoplastika)
Presađivanje rožnice primjenjuje se kao krajnje rješenje kod uznapredovalih keratokonusa i izraženih ožiljaka rožnice, kada se ni uz pomoć posebnih kontaktnih leća ili drugih postupaka ne može postići zadovoljavajuća vidna oštrina. Danas se najčešće koriste potpuna (penetrirajuća, klasična, PKP) ili djelomična duboka prednja lamelarna keratoplastika (eng. deep anterior lamellar keratoplasty, DALK). Iako potpuna keratoplastika još uvijek, u rukama iskusnih kirurga, daje najbolje vidne rezultate, djelomična lamelarna keratoplastika ima značajno manji rizik od ozbiljnih komplikacija poput reakcije odbacivanja presađenog tkiva rožnice ili upala u oku. Uspješnost obaju zahvata je kod keratokonusa veća od 90%, no nerijetko nakon uspješnog oporavka ostaje potreba za korekcijom uz pomoć kontaktnih leća i naočala.
Zadnja izmjena: 25.08.2019.