Centri A-Z
Forum
Bolesti i stanja
- Akne
- Alergije
- Astma
- Atopijski dermatitis
- Cjepiva
- Genitalne bradavice
- Kontaktne leće
- Kontracepcija
- Psorijaza
- Rak debelog crijeva
- Rak dojke
Specijalizacije - medicina
- Dermatovenerologija
- Dječja psihologija
- Estetsko-korektivna dermatologija
- Ginekologija i opstetricija
- HRABRI - forum za zaštitu djece
- Oftalmologija
- Pedijatrija
Specijalizacije - stomatologija
Prikaži sveMultipli mijelom
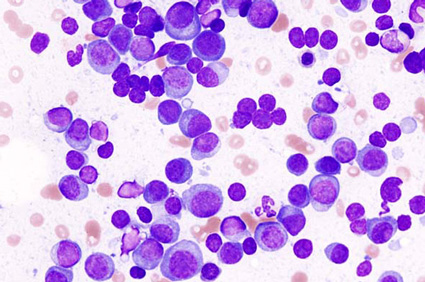
Multipli mijelom (također nazivan mijelom ili plazmocitom) progresivna je zloćudna hematološka bolest, rak jedne vrste krvnih stanica, tzv. plazma stanica. Plazma stanice su normalno važan dio imunološkog, obrambenog sustava organizma, one stvaraju imunoglobuline (protutijela) koji u zdravom organizmu pomažu u borbi protiv infekcija i bolesti.
Kod multiplog mijeloma nenormalne, zloćudne plazma stanice se nekontrolirano umnažaju u koštanoj srži (mijelomske stanice) i pretjerano stvaraju protein, tzv. monokolnski imunoglobulin koji može biti bilo koji od klase IgG, IgA, IgD, ili IgE, ali je u jednog bolesnika uvijek jedne klase. U nekih bolesnika luči se povećana količina samo dijela molekule imunoglobulina, lakih lanaca (Bence-Jones-ov protein) tzv. slobodni monoklonski kapa i lambda laki lanci.
Multipli mijelom štetno djeluje na organizam samim rastom i širenjem tumora, prvenstveno u koštanoj srži, ali je karakteriziran i nizom komplikacija koje su vezane uz posredno djelovanje tumorskih stanica, lučenjem nenormalnog proteina (imunogloblina) što povećava gustoću krvi, oštećenjem imuniteta sa sklonošću infekcijama, oštećenjem bubrega, a naročito oštećenjem kostiju. Zbog toga je liječenje bolesnika s multiplim mijelomom kompleksno i sveobuhvatno jer uključuje kako suzbijanje rasta samih tumorskih stanica tako i potporne mjere za suzbijanje ovih komplikacija.
Oboljeli od multiplog mijeloma danas imaju značajno bolje mogućnost liječenja, što im može omogućiti duži i kvalitetniji život. Kombinacijom metoda liječenja, kod bolesnika mlađih od 65 godina u prvom redu transplantacije matičnih krvotvornih stanica (koštane srži), te novih djelotvornih lijekova, može se u značajnog broja bolesnika postići dugo preživljenje uz očuvanu kvalitetu života.
Plazma stanice i imunoglobulini
Plazma stanice nastaju od B limfocita. Sve stanice krvi, pa tako i limfociti, odnosno plazma stanice, potječu iz matičnih krvotvornih stanica koje se nalaze u koštanoj srži.
Plazma stanice nastaju od B limfocita kada su oni potaknuti nekom stranom tvari npr. bakterijama (antigenima) s kojima su došle u kontakt.. Kao obranu od stranih tvari, plazma stanica stvaraju proteine koji se zovu imunoglobulini (Ig) tj. protutijela, koja se složenim mehanizmima, zajedno s T limfocitima i drugim stanicama (npr. granulocitima i makrofagima) bore protiv bolesti i infekcija. Svaka plazma stanica stvara samo jednu vrstu (tip) imunoglobulina Stoga se u tijelu normalno stvara mnoštvo imunoglobulina koji se međusobno razlikuju.
Imunoglobulini se sastoje od proteinskih lanaca, dva dugačka se nazivaju teški lanci i dva kraća koja se nazivaju laki lanci.
Postoji 5 glavnih tipova imunoglobulina. Svaka tip ima jedinstven tip teškog lanca koji se označava grčkim slovom: gamma (IgG), alpha (IgA), mu (IgM), epsilon (IgE) ili delta (IgD). Svaka tip ima nešto drugačiju ulogu u tijelu. Najzastupljeniji imunoglobulini u krvi su oni klase IgG, nakon kojih slijedi IgA i IgM, a IgD i IgE su prisutni u vrlo maloj količini. Laki lanci imunoglobulina označavaju se grčkim slovima kappa (κ) ili lambda (λ). Jedna plazma stanica stvara uvijek samo jednu jednu od ovih pet vrsta immunoglobulina s pripadajućim lakim lancem (npr. IgG kapa ili IgG lambda ili IgA kapa ili IgA lambda i sl.).
Zloćudne plazma stanice u jednog bolesnika su sve iste; identične su jer su potekle iz samo jedne jednine stanice u kojoj je nastala genska promjena koja ih je učinila zloćudnim. One zbog toga stvaraju velike količine istog proteina odnosno imunoglobulina, kojeg nazivamo monoklonski (M) protein (mono=jedan, klon=skupina stanica koje su se razvile umnažanjem jedne stanice) ili paraprotein. Specifični M protein razlikuje od bolesnika do bolesnika, no u jednog je bolesnika on uvijek isti. Kada se učini pretraga krvi ili urina zvana elektroforeza proteina, ovaj M protein se vidi u iscrtanoj krivulji kao uski šiljak.
Za razliku od normalnih imunoglobulina, tijelo nema koristi od M proteina. Štoviše, smanjeno je stvaranja normalnih imunoglobulina (tzv. pareza imunoglobulina) što je uzrok pojačane sklonosti infekcijama u bolesnika s mijelomom.
Koliko je multipli mijelom čest?
Multipli mijelom je druga najčešća zloćudna bolest krvotvornog sustava nakon tumora limfnih čvorova – limfoma.
Čini otprilike 1 poto svih zloćudnih bolesti i uzrok je 2 posto svih smrti zbog zloćudnih bolesti.
Prema podacima Hrvatskog zavoda za javno zdravstvo (HZJZ) učestalost mijeloma u Hrvatskoj iznosi 4,2 do 4,8 bolesnika na 100.000 stanovnika godišnje, što znači da u Hrvatskoj godišnje oboli između 225 i 260 osoba.
Slična učestalost je i u drugim europskim zemljama kao i u bijelaca u SAD. Amerikanci afričkog podrijetla i starosjedioci pacifičkih otoka imaju najveću zabilježenu učestalost ove bolesti, dok Azijati imaju najnižu. Za ilustraciju, prema najnovijim podacima, incidencija u amerikanaca afričkog podrijetla je 9,5 slučajeva na 100.000 stanovnika, dok kod američkih bijelaca iznosi 4,1 na 100.000 stanovnika. Smatra se da je uzrok tome kombinacija genetskih i okolišnih čimbenika
Učestalost mijeloma raste s dobi. Prosječna dob kod dijagnoze je oko 68 godina. U preko 90 posto slučajeva bolesnici su stariji od 40 godina.
Statistike u posljednje vrijeme govore da ukupna učestalost mijeloma raste te da se sve češće javlja i u osoba mlađe dobi.
Bolest je učestalija u muškaraca nego u žena. Razlozi za to nisu poznati.
Što uzrokuje multipli mijelom?
Budući je učestalost multiplog mijeloma najveća u starijoj populaciji smatra se da podložnost raste s procesom starenja i posljedičnim smanjenjem imunog nadzora organizma nad nastankom zloćudnih tumora. Mijelom također može biti posljedica dugogodišnje akumulacije toksičnih čimbenika ili provokacije raznim stranim tvarima, antigenima.
Čini se da u određenim zvanjima postoji pojačana predispozicija za razvoj bolesti: to se npr. odnosi na zaposlene u poljoprivredi, u industriji nafte i naftnih derivata, kod radnika u kožnoj industriji i kozmetologiji. Oni imaju rizik razvoja multiplog mijeloma viši od prosječnog.
Osobe koje su bile izložene velikim dozama zračenja, kao što su preživjeli nakon detonacije atomske bombe u Japanu, imaju povećani rizik nastanka mijeloma.
Važno je istaknuti da u većini slučajeva, pojedinci koji obole od multiplog mijeloma nemaju jasnih i prepoznatljivih čimbenika koji se mogu povezati s bolešću. Mijelom može biti posljedica više čimbenika koji su zajedno odgovorni za pojavu bolesti.
Koji su simptomi i znaci multiplog mijeloma?
Uobičajena klinička slika tj. pojavnost bolesti očituje se anemijom (slabokrvnošću) zbog djelovanja zloćudnih plazma stanica na ostale stanice koštane srži tj. na krvotvorni sustav, povećana je sklonost infekcijama zbog smanjenog stvaranja normalnih imunoglobulina (oštećenje imuniteta), a jedan od najvidljivijih poremećaja su promjene na kostima u vidu razrjeđenja ili uništenja strukture kostiju, što može dovesti do loma kosti i pojave povećane količine kalcija u krvi. Hiperkalcemija, zajedno sa djelovanjem dijelova nenormalnog proteina koji se luče kroz bubreg, uzrokuje oštećenje bubrega i smanjenje njegove funkcije.
Ukoliko nema većih smetnji zbog oštećenja kostiju, utjecaj na kvalitetu života može biti minimalan te se simptomi poput umora, bolova u donjem dijelu leđa i učestale infekcije, često previde ili krivo protumače
U dijela bolesnika dijagnoza se postavi nakon rutinskog testiranja krvi zbog drugih razloga, a da još nemaju nikakvih smetnji.
Kako se postavlja dijagnoza multiplog mijeloma?
Kada se posumnja da bi uzrok smetnji koje bolesnik ima mogao biti multipli mijelom, potrebno je učiniti niz pretraga. Jedan dio pretraga služi da bi se utvrdila sama dijagnoza bolesti. Ostale pretrage se provode da bi se procijenila proširenost i uznapredovalost bolesti (stadij bolesti), eventualno procijenila prognoza bolesti, što će utjecati na izbor liječenja, te konačno da bi se utvrdilo postojanje komplikacija bolesti koje treba jednako savjesno liječiti kao i samu zloćudnu bolest.
Pretrage koje se provode u bolesnika kod sumnje na multipli mijelom:
- anamneza i status bolesnika, tj. podaci o bolesniku, njegovim smetnjama i detaljan pregled bolesnika
- kompletna krvna slika, razmaz periferne krvi
- biokemijske pretrage krvi uključivo kreatinin i kalcij, kojima se procjenjuje funkcija bubrega i moguće komplikacije na drugim organima
- elektroforeza seruma, imunofiksacija - ove pretrage su ključne za postavljanje dijagnoze jer otkrivaju nenormalni protein kojeg luče zloćudne plazma stanice
- nefelometrijska kvantifikacija imunoglobulina tj. procjena količine M proteina u krvi
- analiza urina, 24 satni urin za elektroforezu i imunofiksaciju, kvantifikacija M komponente u urinu i albuminurije
- biopsija koštane srži, citološka i histološka analiza, citogenetika, imunofenotipizacija, prema mogućnosti i tzv. indeks obilježavanja plazma stanica - ovo su također ključne pretrage za postavljanje dijagnoze jer otkrivaju povećan broj nenormalnih plazma stanica u koštanoj srži i njihova svojstva
- rtg snimke cijelog skeleta, magnetna rezonancija (MRI) aksijalnog skeleta (vrlo informativna, ali ne obavezna pretraga), tzv. pozitronska emisiona tomografija (FDG/PET) cijelog tijela (također korisna, ali ne i obavezna pretraga, no može se koristiti da se utvrdi proširenost bolesti ili ustanovi širenje bolesti izvan koštane srži, infekcija ili pridružena druga zloćudna bolest)
- beta2-mikroglobulin, C-reaktivni protein i LDH važni su za procjenu prognoze, aktivnosti i agresivnosti bolesti
- mjerenje slobodnih monoklonskih lakih lanaca u serumu se koristi ako je konvencionalna kvantifikacija M komponente u krvi negativna ili dvojbena (npr. kod mijeloma koji luči samo lake lance ili kod tzv. nesekretornog mijeloma)
Varijante multiplog mijeloma
Multipli mijelom samo je jedna bolest iz grupe bolesti poznatih pod nazivom monoklonske gamapatije, a svima im je zajedničko postojanje monoklonskog proteina.
Uz mijelom često označavamo i tip monoklonskog proteina kojeg zloćudne plazma stanice stvaraju. Najčešće stvaraju imunoglobulin G (IgG) i imunoglobulin A (IgA) s pripadajućim lakim lancem (kapa ili lambda).
IgG stvara oko 60 do 70 posto svih mijeloma, IgA oko 20%. Oko 20% mijeloma stvara samo lake lance imunoglobulina, bilo kapa ili lambda. Mali broj IgD i IgE mijeloma je opisan u literaturi. U malog broja bolesnika mijelom ne stvara monoklonski protein, taj oblik se naziva nesekretorni mijelom.
Izraz monoklonska gamapatija neutvrđenog značenja (eng. MGUS, monoclonal gammapathy of undetermined significance) odnosi se na nalaz monoklonskog proteina bez ikakvih drugih znakova bolesti. Zbog toga se prije ovo stanje nazivalo „benigna“ monoklonska gamapatija. Nije rijetkost, pogotovo u starijoj dobi. Kako se u jednog dijela osoba s tim nalazom ipak kasnije razvije multipli mijelom ili neka druga slična bolest iz donjeg popisa, naziv „benigna“ je zamijenjen nazivom „neutvrđenog značenja“. Takve osobe (namjerno ne koristimo naziv „bolesnike“) treba periodično kontrolirati i pratiti njihovo stanje kako bi se rano otkrio prelazak u bolest.
Mijelom se klasificira ne temelju dijagnostičkih testova i tako određuje da li je potrebno neposredno liječenje. Određivanje stadija bolesti služi da se procijeni uznapredovalost i proširenost bolesti. Oboje i klasifikacija bolesti i stadij bolesti služe da se odredi i planira odgovarajuće liječenje.
Postoje tri osnovne kategorije multiplog mijeloma:
- Monoklonska gamapatija neutvrđenog značenja (MGUS)
- Asimptomatski (indolentni, šuljajući) multipli mijelom
- Simptomatski, aktivni multipli mijelom
U malog broja bolesnika zloćudna bolest plazma stanica može se prezentirati i kao lokalizirani solidni tumor plazma stanica u kosti ili u drugim organima (ekstramedularno), bez proširenosti u koštanoj srži i bez oštećenja drugih organa, tzv. solitarni plazmocitom kostiju i ekstramedularni plazmocitom.
Također rijetko bolest se menifestira pojavom zloćudnih stanica u krvi tzv. plazmastanična leukemija.
Kako se određuje stadij bolesti?
Određivanje stadija bolesti je bitno za određivanje načina i plana liječenja. Time se procjenjuje stadij uznapredovalosti bolesti i pokušava predvidjeti prognoza tj.karakter i mogući tijek bolesti u pojedinog bolesnika. Uobičajeni način određivanja stadija jest prema Durie-Salmon klasifikaciji koja je u upotrebi još od 1975. godine. Prema njoj se bolest dijeli u tri stadija, a s obzirom na oštećenje bubrežne funkcije svaki se stadij obilježava i s A (normalna bubrežna fukcija) ili B (smanjena bubrežna funkcija). Danas je ovaj način stupnjevanja bolesti uglavnom (mada ne sasvim) napušten na račun modernije i jednostavnije klasifikacije tzv. Internacionalnog prognostičkog indeksa koji koristi samo dva nalaza, a to je razina beta 2 mikroglobulina i albumina.
Internacionalni prognostički indeks (IPI):
Stadij I
- b2-mikroglobulin <3,5 g/ml; serumski albumin >35 g/l
Stadij II
- b2-mikroglobulin <3,5 g/ml; serumski albumin <35 g/l ili
- b2-mikroglobulin 3,5-5,5 g/ml
Stadij III
- b2-mikroglobulin >5,5 g/ml
Kako se liječi multipli mijelom?
Prije donošenja odluke o terapiji koja će se primijeniti u pojedinog bolesnika, važno je s bolesnikom dobro raspraviti sve terapijske mogućnosti.Također je važno uzeti u obzir dob bolesnika i razmotriti funkciju drugih organa u tijelu kako bi se procijenilo koliko agresivnu terapiju bolesnik može podnijeti. Na temelju toga će se procijeniti je li bolesnik kandidat za liječenje intenzivnom kemoterapijom i transplantacijom koštane srži (odnosno matičnih stanica iz krvi) ili nije. Jednako tako na osnovu toga planira se strategija liječenja transplantacijom matičnih stanica ili konvencionalnom kemoterapijom.
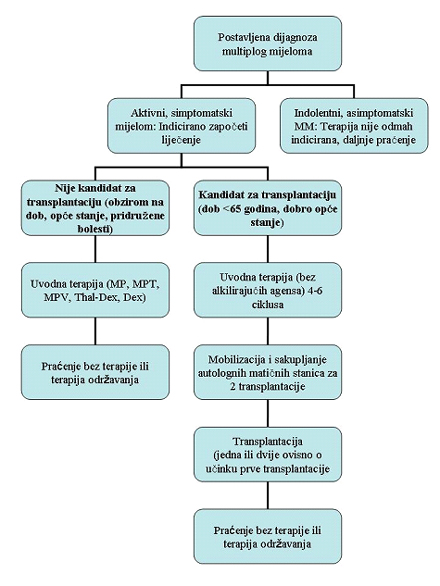
Postupnik za liječenje multiplog mijeloma:
MP= melfalan i prednizon, MPT= melfalan, prednizon i talidomid, MPV= melfalan prednizon i Velcade (bortezomib), Thal-Dex= talidomid i deksamatazon, Dex= deksametazon
Transplantacija autolognih krvotvornih matičnih stanica
U pravilu se bolesnici mlađi od 65 godina starosti (u nekim centrima ispod 70 godina) liječe transplantacijom autolognih (vlastitih) matičnih krvotvornih stanica (autotransplantacija). Smisao tog liječenja je u primjeni visokih doza citostatika koje vrlo djelotvorno suzbijaju zloćudne stanice. Uz tako visoke doze citostatika dolazi do teškog (i najčešće ireverzibilnog oštećenja) krvotvornog sustava (koštane srži). Zbog toga se matične krvotvorne stanice posebnim postupkom prethodno prikupe iz krvi bolesnika, zamrzavaju i tako sačuvaju, te nakon intenzivne terapije vraćaju u organizam da uspostave ponovnu funkciju koštane srži. U dijela bolesnika mogu se primijeniti i dvije uzastopne autotransplantacije kako bi se pojačao terapijski učinak. U mlađih bolesnika koji imaju tkivno podudarnog srodnika može se primijeniti transplantacija matičnih stanica od tog srodnika (tj. alogenih matičnih stanica), no ona je u bolesnika s multiplim mijelomom do sada bila skopčana s dosta visokim rizikom komplikacija i smrtnosti pa nije šire primjenjivana.
Ipak to je jedina metoda kojom se može postići vjerojatno izlječenje bolesti. Provodi se relativno rijetko jer je mijelom bolest starije dobi, a potrebno je i postojanje prikladnog davatelja koštane srži.
Stoga je danas autotransplantacija i dalje standardan pristup liječenju. U novije vrijeme postižu se obećavajući rezultati kombinacijom autotransplantacije koju slijedi tzv. "mini" transplantacija alogenih matičnih stanica. Uvjet je ipak i ovdje da bolesnik ima prikladnog, podudarnog davatelja matičnih stanica, odnosno koštane srži, a ovo liječenje je još uvijek u fazi kliničkih istraživanja.
Liječenje bolesnika koji nisu kandidati za transplantaciju
Stariji bolesnici, iznad 65, odnosno 70 godina starosti ili oni u slabijem tjelesnom stanju ili s pridruženim drugim težim bolestima liječe se konvencionalnom terapijom koja je danas također napredovala primjenom novih lijekova. U svakom slučaju važno je da bolesnik sa svojim liječnikom hematologom raspravi sve moguće načine liječenja.
Terapijske mogućnosti za liječenje kasnijih faza bolesti, ponovne pojave bolesti (relapsa ili progresije bolesti)
Nakon relapsa tj. ponovne pojave ili progresije bolesti postoji nekoliko terapijskih mogućnosti, a izbor uglavnom ovisi o tome koju je vrstu terapije te koliko različitih terapijskih linija bolesnik do tada primio.
U oboljelih koji nisu bili kandidati za transplantaciju, a do sada su liječeni prema MP ili VAD protokolom ili ciklofosfamidom, može se pokušati ponoviti ista terapija, ili započeti liječenje talidomidom ili bortezomibom.
Ukoliko je bolesnik liječen jednom transplantacijom, može se učiniti druga transplantacija, ili ukoliko su već učinjene dvije, moguće je primijeniti terapju talidomidom ili bortezomibom, ali se ovisno o stanju i dobi bolesnika može primijeniti i druga terapija lijekovima koje do tada nije primao.
Svakako u terapiji relapsa treba razmotriti terapiju novijim lijekovima kao što je talidomid, bortezomib ili lanalidomid.
Uvijek kao opcija postoji sudjelovanje u kliničkim studijama koje procjenjuju uspješnost takvih novih lijekova. Ukoliko takva opcija postoji u centru u kojem se liječite, vaš liječnik će vas o tome informirati.
U kasnim fazama kliničkih istraživanja tj. vrlo blizu šire kliničke primjene je velik broj novih lijekova koji će značajno i još više poboljšati rezultate liječenja mijeloma. To su novi lijekovi iz grupe inhibitora proteasoma (carfilzomib), novi imunomodulatorni agensi (pomalidomid), monoklonska protutijela (elotuzumab) te još niz drugih obećavajućih lijekova.
Koje se potporno liječenje provodi za mijelomsku koštanu bolest i druge komplikacije?
Mnogi od simptoma multilog mijeloma mogu se u dobroj mjeri ublažiti ako ne i potpuno otkloniti te tako zahtijevaju aktivan pristup kako bi kvaliteta života oboljelog bila što bolja.
Slabost i umor su uobičajeni znaci anemije. Transfuzijama koncentrata eritrocita ukoliko je anemija teška te primjenom eritropoetina ukoliko je ona blaga do umjerena, moguće je otkloniti ili ublažiti simptome anemije.
Bolovi u kostima se mogu ublažiti ili otkloniti lijekovima protiv bolova (analgeticima). Inače često primjenjivani tzv. nesteroidni antireumatici (ketoprofen, diklofenak i sl.) nisu preporučljivi kod bolesnika s mijelomom, jer mogu oštetiti funkciju bubrega. Preporuča se poglavito primjena derivata morfija. Kod oboljelih u kojih su prisutna vidljiva oštećenje kostiju (litičke lezije), a to je većina bolesnika s mijelomom, primjenjuju se lijekovi koji sprječavaju daljnje oštećenje koštanog tkiva iz skupne bisfosfonata (klodronat, pamidronat, zolendronat ili ibandronat). Najčešće se primjenjuju pamidronat ili zolendronat u infuziji jednom mjesečno.
Sumnja na infekciju zahtijeva aktivan pristup i pokušaj pronalaženja mjesta infekcije te primjenu odgovarajućih antibiotika. Moguća je primjena faktora (poticatelja) rasta granulocita ukoliko je kao posljedica kemoterapije nastala granulocitopenija (smanjenje broja leukocita), te intravenska primjena imunoglobulina za pojačanje imuniteta, ako je riječ o teškim infekcijama.
Važno je zadržati određenu mjeru fizičke aktivnosti, naravno prilagođene svakom bolesniku.
Oboljeli od multiplog mijeloma nemaju ograničenja što se tiče unosa hrane. Svakako se treba posavjetovati s liječnikom o svim preparatima i dodatnim vitaminima koje bi bolesnik uzimao, budući da neki mogu biti i štetni (kao što su visoke doze vitamina C koje mogu biti toksične za bubreg), ili ulaziti u štetne interakcije s lijekovima koje uzimate u redovitoj terapiji mijeloma ili njegovih simptoma.
Zadnja izmjena: 25.08.2019.