Centri A-Z
Forum
Bolesti i stanja
- Akne
- Alergije
- Astma
- Atopijski dermatitis
- Cjepiva
- Genitalne bradavice
- Kontaktne leće
- Kontracepcija
- Psorijaza
- Rak debelog crijeva
- Rak dojke
Specijalizacije - medicina
- Dermatovenerologija
- Dječja psihologija
- Estetsko-korektivna dermatologija
- Ginekologija i opstetricija
- HRABRI - forum za zaštitu djece
- Oftalmologija
- Pedijatrija
Specijalizacije - stomatologija
Prikaži sveMetabolički sindrom u psihijatrijskih bolesnika

Iako bi se po natpisima u stručnoj i popularnoj literaturi u posljednje vrijeme dalo zaključiti da je metabolički sindrom dijagnoza novijeg datuma, to ne bi bio valjan zaključak. Čak od daleke 1923. godine mnogi znanstvenici uočavaju povezanost hipertenzije, hiperglikemije, hiperlipidemije, debljine ili dijabetesa. Najvažnija poveznica svih navedenih poremećaja je povećan rizik od kardiovaskularnih bolesti i posljedično povećana smrtnost osoba koje boluju od metaboličkog sindroma.
Danas koristimo brojne definicije i dijagnostičke kriterije za dijagnosticiranje metaboličkog sindroma. Možda najčešće korišteni i citirani su kriteriji NCEP ATP III (Third Adult Treatment Panel), gdje metabolički sindrom postoji ako su prisutna bilo koja tri od navedenih simptoma:
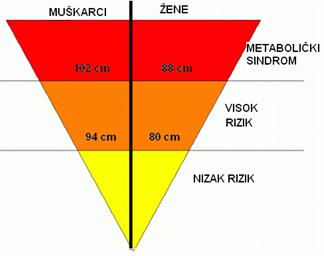
- opseg struka > 102 cm u muškaraca odnosno > 88 cm u žena
- trigliceridi > 1,7 mmol/l
- HDL(high density liporotein, "dobar" kolesterol) < 1,03 mmol/l u muškaraca odnosno < 1,29 mmol/l u žena
- krvni tlak > 130/85 mmHg
- glukoza (šećer) u krvi natašte > 5,6 mmol/l
Od svih nabrojenih dijagnostičkih kriterija, opseg struka se izdvaja po jednostavnosti mjerenja ali i po prediktivnoj vrijednosti kardiovaskularnog rizika koji nosi sa sobom, a koja je čak veća od prediktivne vrijednosti indeksa tjelesne mase (ITM).
Opseg struka i rizik od metaboličkog sindroma:
Metabolički sindrom je vjerojatno zbog životnog stila, prehrambenih navika, tjelesne (ne)aktivnosti i stresa, sve češće postavljana dijagnoza u općoj populaciji, a učestalost raste s godinama života i nešto je veća u muškaraca.
Isti kriteriji vrijede i za osobe koje boluju od shizofrenije, ali je učestalost metaboličkog sindroma sudeći po svim pojedinačnim sastavnicama kod shizofrenih osoba dvostruko veća. Naime brojni autori su u brojnim državama uspoređivali učestalost metaboličkog sindroma između osoba koje boluju od shizofrenije i osoba koje boluju samo od npr. kardiovaskularnih bolesti ili zdravih osoba i rezultati su sustavno pokazivali 1,5 do 3 puta veću učestalost metaboličkog sindroma kod osoba koje boluju od shizofrenije u odnosu na usporedne skupine. To se opet odnosi na sve pojedinačne parametre koji čine metabolički sindrom, bez obzira na spol i dob.
Očekivano trajanje života kod osoba koje boluju od shizofrenije je 10-20 godina kraće od neshizofrenih osoba što je 2-3 puta veći rizik u usporedbi s općom populacijom. Ovdje svakako treba napomenuti da je do 30% smrtnih slučajeva kod osoba koje boluju od shizofrenije uzrokovano suicidima, dok su čak u oko 50% slučajeva, uzrok kardiovaskularne bolesti.
Ponovno, kada uspoređujemo gore navedene podatke o mortalitetu između osoba koje boluju od shizofrenije i neshizofrenih osoba, postoje znanstveni radovi koji ukazuju na alarmantan podatak da dok standardizirani mortalitet kod opće populacije od 1980. godine naovamo polako opada, kod osoba koje boluju od shizofrenije on polako čak i raste.
Zato se ne može dovoljno naglasiti važnost uvođenja dosljednih promjena u životni stil svih, a posebno osoba koje boluju od shizofrenije. U prvom redu tu je prestanak pušenja (usprkos zakonskoj odredbi po kojoj je psihijatrijskim bolesnicima dopušteno pušenje), redovita umjerena tjelovježba, balansirana prehrana s manje masnoća (npr. mediteranska prehrana), smanjenje unosa soli u organizam i sl..
Potrebna je i redovita kontrola svih sastavnica metaboličkog sindroma, od opsega struka koji je najjednostavnije izmjeriti običnim krojačkim metrom u visini pupka, do svih ostalih koje se mogu napraviti u ordinaciji obiteljskog liječnika ili u bolničkim laboratorijima. Ovisno o dobivenim vrijednostima moguće je u terapiju uvesti specifične lijekove (antihipertenzivi, antilipemici, peroralni antidijabetici i sl.) koji značajno smanjuju rizik od razvoja kardiovaskularnih bolesti kao i kardiovaskularnu smrtnost.
Metabolički sindrom i psihofarmaci
Kod liječenja svih psihičkih poremećaja naglasak je i prioritet svakako na učinkovitoj kontroli simptoma, postizanju remisije ili potpunog oporavka, a zbog što učinkovitijeg smanjenja patnje i smanjenja rizika od suicida, te prevencije povratka bolesti (relaps, recidiv).
U kontekstu gore rečenog, moramo imati na umu i činjenicu da većina danas registriranih psihofarmaka koji su u širokoj, svakodnevnoj kliničkoj primjeni, može uzrokovati debljanje, a potencijalno i sve posljedice debljanja u sklopu metaboličkog sindroma.
Tako danas imamo dokaze da su neki antipsihotici kao što su klozapin i olanzapin, kod određenog broja bolesnika izravno povezani s povećanjem tjelesne težine, povećanjem rizika za razvoj dijabetesa (tip II) i s pogoršanjem lipidnog profila. Isto tako, postoje i antipsihotici koji nisu, prema dostupnim podacima povezani niti s jednom sastavnicom metaboličkog sindroma, a to su npr. ziprasidon i aripiprazol. Što se risperidona i kvetiapina tiče, trenutno dostupni podaci ne sugeriraju izravnu povezanost s povećanjem rizika od dijabetesa ili hiperlipidemije iako ima studija koje registriraju povećanje tjelesne težine u manjem opsegu negoli je slučaj kod klozapina i olanzapina. Isto tako, za risperidon i kvetiapin neke studije pokazuju izravnu povezanost s metaboličkim sindromom dok je neke druge negiraju.
Zaključak
Zbog svega navedenog, posljednjih su godina razvijene brojne smjernice za praćenje (screening i monitoring) metaboličkog sindroma u osoba koje boluju od psihičkih bolesti.
Zajedničko im je slijedeće:
- Kod svih osoba koje boluju od shizofrenije svakako treba redovito monitorirati sve sastavnice metaboličkog sindroma.
- Aktivnu ulogu u monitoringu trebaju osim psihijatara, imati svakako i liječnici obiteljske medicine, kardiolozi, dijabetolozi, ali i sami bolesnici i njihove obitelji.
- Kod izbora ili zamjene antipsihotika svakako trebamo imati na umu i utjecaj konkretnog antipsihotika na sastavnice metaboličkog sindroma.
- Intervencije su moguće (i dokazano učinkovite) na tri razine:
- Intervencije u životni stil (prehrana, tjelovježba, prestanak pušenja i dr.)
- Uvođenje specifičnih lijekova za tlak, šećer, lipide i dr
- Racionalni odabir psihofarmaka
- Preporuke od APA/ADA (Američka psihijatrijska i dijabetološka udruga): pažljivo razmisliti o metaboličkom riziku kod uvođenja antipsihotika druge generacije. Ako bolesnik dobije 5% od početne tjelesne težine ili mu poraste šećer i/ili lipidi tijekom liječenja, treba ponovo razmisliti o odabiru terapije.
Zadnja izmjena: 27.08.2019.